Articolo del 03/03/2026
Quando un paziente ritira le analisi del sangue, spesso la prima voce che osserva è il colesterolo. Se il valore è evidenziato in rosso, l’allarme scatta immediatamente. Ma il colesterolo non è tutto uguale, e soprattutto non è un numero che va interpretato isolatamente.
Capire la differenza tra HDL e LDL è fondamentale. Ancora più importante è comprendere perché le analisi debbano essere valutate da un medico internista prima di eseguire ulteriori accertamenti.
HDL e LDL: cosa significa davvero?
Ne parliamo con il Dottor Athos Gentile, direttore sanitario della clinica e medico internista
Il colesterolo è una sostanza indispensabile per l’organismo. Partecipa alla produzione di ormoni, vitamina D e alla costruzione delle membrane cellulari. Non è quindi “il nemico”, come spesso si pensa.
Nel sangue, il colesterolo viene trasportato da proteine chiamate lipoproteine. Le principali sono:
Colesterolo HDL (High Density Lipoprotein)
Viene comunemente definito “colesterolo buono”.
Le HDL hanno la funzione di rimuovere il colesterolo in eccesso dai tessuti e trasportarlo al fegato, dove viene metabolizzato ed eliminato.
Un livello adeguato di HDL esercita un effetto protettivo nei confronti delle malattie cardiovascolari.
Colesterolo LDL (Low Density Lipoprotein)
È conosciuto come “colesterolo cattivo”.
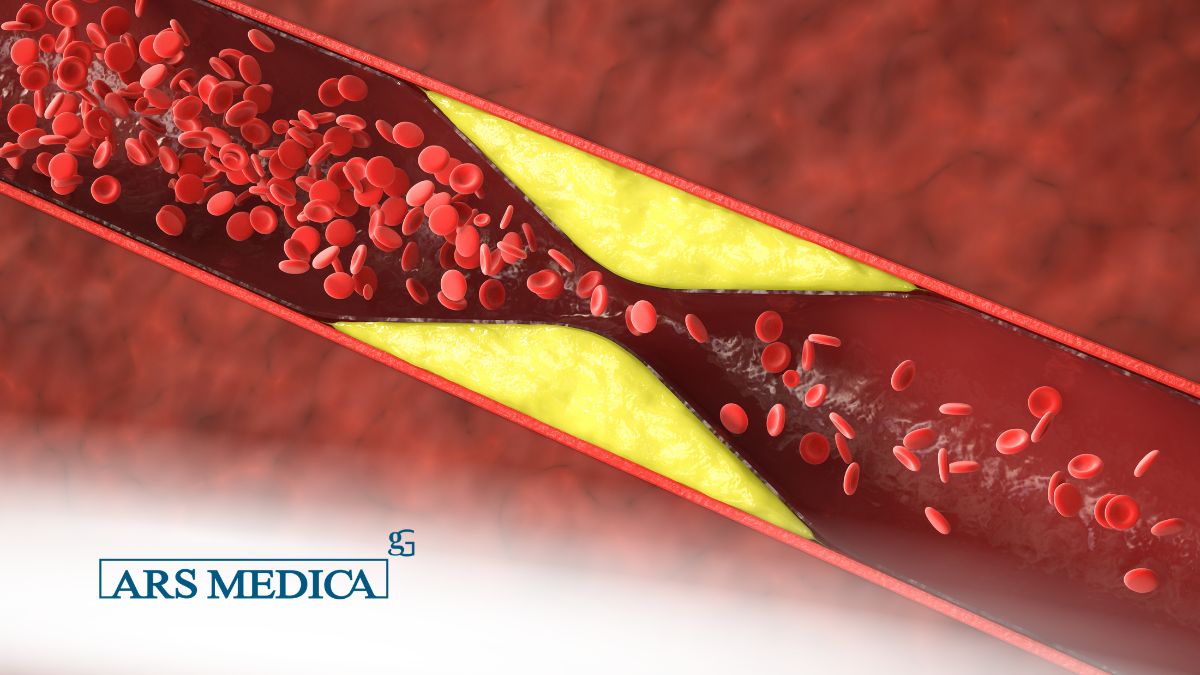
Le LDL trasportano il colesterolo dal fegato ai tessuti. Quando sono presenti in quantità eccessiva, possono favorire il deposito di colesterolo nelle pareti delle arterie, contribuendo alla formazione della placca aterosclerotica.
Un valore elevato di LDL è associato a un aumento del rischio cardiovascolare.
Perché non basta guardare il colesterolo totale?
Uno degli errori più frequenti è concentrarsi esclusivamente sul colesterolo totale. In realtà, il rischio cardiovascolare dipende da una valutazione più ampia che comprende:
- Rapporto tra Colesterolo Totale e Colesterolo HDL;
- Trigliceridi;
- Pressione arteriosa;
- Glicemia;
- Età e sesso;
- Fumo;
- Familiarità per patologie cardiovascolari;
- Presenza di diabete o sindrome metabolica;
Due persone con lo stesso valore di colesterolo totale possono avere un rischio completamente diverso. Per questo è fondamentale parlarne con uno specialista.
Il ruolo centrale del medico internista
Il medico internista ha una visione globale del paziente. Non si limita a osservare un numero fuori dai range, ma integra i dati di laboratorio con la storia clinica, l’esame obiettivo e i fattori di rischio individuali.
- Valutazione del rischio cardiovascolare globale
Le attuali linee guida internazionali, come quelle della Società Europea di Cardiologia, raccomandano di calcolare il rischio cardiovascolare complessivo prima di decidere eventuali approfondimenti o terapie.
Non ogni LDL elevato richiede una terapia farmacologica immediata.
Non ogni HDL basso è indice di malattia.
- Evitare esami inutili
Sempre più spesso, dopo aver visto un valore alterato, il paziente si sottopone autonomamente a esami come:
- ecocolordoppler dei tronchi sovraortici;
- TAC coronarica;
- test da sforzo;
Questi accertamenti non sono sempre indicati e, se eseguiti senza una corretta valutazione clinica, possono generare ansia, sovradiagnosi e costi non necessari.
- Individuare cause secondarie
Un’alterazione del profilo lipidico può essere secondaria a:
- ipotiroidismo;
- insulino-resistenza;
- patologie epatiche;
- farmaci;
- abitudini alimentari scorrette;
In questi casi, trattare esclusivamente il valore numerico senza affrontare la causa significa intervenire in modo parziale.
- Personalizzare la terapia
Non tutti i pazienti necessitano di farmaci.
In molti casi, modifiche mirate dello stile di vita: alimentazione, attività fisica, controllo del peso, qualità del sonno, sono sufficienti a migliorare significativamente il profilo lipidico.
Quando è indicata una terapia farmacologica, questa deve essere personalizzata sulla base del rischio individuale.
Le analisi non sono solo numeri
Le analisi del sangue rappresentano uno strumento diagnostico, non una diagnosi.
Il valore del colesterolo va interpretato nel contesto della persona, non isolatamente. L’approccio dell’internista permette di evitare sia sottovalutazioni sia interventi eccessivi.
Prima di eseguire ulteriori esami o iniziare terapie autonome, è sempre opportuno far valutare il proprio profilo lipidico da un medico internista.
La medicina non è la correzione di un parametro alterato.
È la cura della persona nella sua globalità.